(약리학) 약리학의 원리
1. 간호업무와 간호과정
– 약 : 몸을 변동시킬 수 있는 모든 물질
– 약리학 pharmacology
- 약물에 대한 학문
- 약동학(pharmacokinetics) + 약력학(pharmadynamics) + 약치학(pharmacotherapeutics)
– 약동학(pharmacokinetics)
- 체내에서 일어나는 약물 작용을 설명하는 화학, 물리학, 해부학 및 생리학의 기본 정보
- 약물의 흡수, 분배(분포), 대사/생체전환, 배설
– 약력학(pharmacodynamics)
- 한 약물이 신체 기능에 미치는 영향에 대한 학문
2. 약물의 명칭
– 화학명(chemical names) : 약물의 화학적 성분을 포함
– 기호명 : 제약회사에서 신약 개발 단계에 지정하는 명칭
– 일반명 : 약품 제조사가 사용하는 명칭, 비독점 이름
– 상품명 또는 브랜드명 : 한 회사에서 제조한 약의 이름 또는 소유권으로 등록된 명칭
- 화학명 : para-acetylaminophenol, 2-Acetoxybenzoic acid
- 기호명 : MK-801, L-759875123….
- 일반명 : acetaminophen, acetylsalicylic acid
- 상품명 : Tylenol, Aspirin
3. 약리학 관련 용어
Side Effect(부작용)
Adverse Effect(유해작용), Toxic Effect(독 작용)
Misuse(오용)
Abuse(남용)
Resilience(복원력)
Compliance(순응도)
Potency(효력)
Efficacy(효능)
Tolerance(내성)
선천내성
후천내성
교차내성
PK 내성(약물분해내성)
PD 내성(세포내성)
Desensitization(둔화) = refractoriness(불응) = 하향조절(down regulation)
Dependence(의존성)
신체적 의존
정신적 의존
Additive Effect(상합작용)
Effect(A+B) = Effect A + Effect B
Synergistic Effect(상협작용)
Effect(A+B) > Effect A + Effect B
Potentiation Effect(상승작용)
4. 약물의 결합
– 약물은 신체의 생리학적 작용을 변화시키는 화학반응에 관여, 약물이 신체세포의 특정 부위에서 화학결합을 형성할 때 일반적으로 일어난다.
– 수용체 부위는 세포막의 작은 자물쇠 같은 부위로 어떤 물질이 세포 안으로 들어가서 활성을 변하게 할지를 제어한다
– Agonist(수용체 작용제=효현제) : full, partial, inverse
- Partial Agonist(부분작용제=부분효현제)
- Inverse Agonist(역효현제)
– Antagonist(길항제) : 경쟁적, 비경쟁적
4. 약물의 기본변화과정 = 약동학
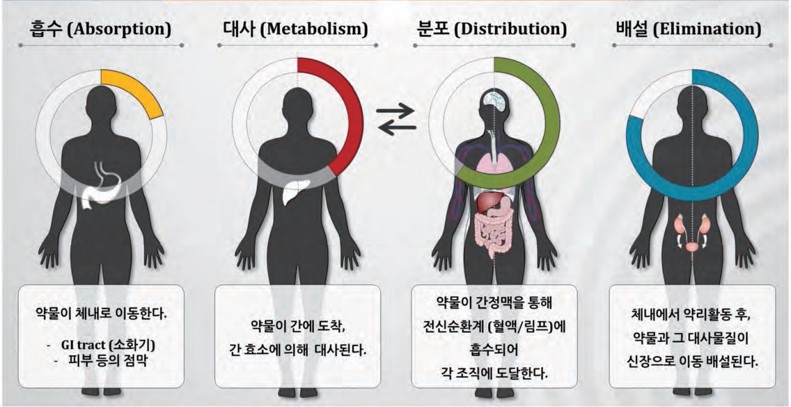
1) 흡수 Absorption
– 흡수는 약물이 체내로 들어와서 영향을 미치는 부위에 이르기 위해 순환계를 통과하는 것
– 흡수는 확산, 여과 및 삼투에 의해 일어난다. 이러한 기전들은 농도가 높은 곳에서 낮은 곳으로 반투과성 막을 통해 물질의 이동이 일어나는 수동수송
– 물질이 농도가 낮은 곳에서 높은 곳으로 이동해야 할 경우 에너지를 필요->능동수송
– 에너지는 체내에 에너지를 저장하고 공급하는 ATP(adenosine triphosphate) 입자로 부터 얻는다.
– 약물이 체내에 흡수되는 속도는 약물 용해, 약물 투여 경로, 약물이 위치하는 곳의 혈류량에 따라 달라진다.
– 모든 약물은 체내 조직으로 들어가기 위해서 체액에 용해되어야만 한다.
– 용해도(solubility) : 약물이 녹을 수 있는 성질
– 약물의 투여 경로 역시 흡수에 영향을 미친다.
2) 분포 Distribution
– 약물은 체내 순환계로 들어간 후 작용 부위인 기관이나 조직에 도달
– 분포 : 체내에서 약물이 작용 부위로 이동하는 것
– 분포는 혈액이나 림프계를 통한다
– 조직을 관류하는 혈액의 양이 동일하지 않기 때문에 조직의 종류에 따라 약물의 분포는 달라진다.
– 일부 약물은 수용체보다 조직에 더 잘 붙는다.
3) 대사 Metabolism
– 약물이 체내에 흡수되어 분포되면 신체는 약물을 활성 또는 비활성 화합물로 변화시킨다(생체전환). 이 과정은 주로 간에서 일어난다.
– 대부분의 약물은 신체 다른 부위에 분포하기 전에 간을 초회 통과(first pass)하면서 비활성화된다.
– 약물의 투여 경로에 따라 투여량도 달라진다.
– 간에서 효소 경로들의 유전적 차이가 존재하기 때문에 약물에 대한 반응은 사람들마다 차이가 있다.
4) 배설 또는 배출 Elimination
– 모든 대사산물들은 최종적으로 대사과정을 통해 분해되고 배설과정을 통해 신체에서 제거
– 섬유성 또는 불용성 대사산물은 일반적으로 위장관계를 지나 분변으로 배설
– 수용성 화학물질은 용해되어 신장을 거쳐 여과되고 소변으로 배출
– 일부 화학물질은 폐에서 호흡을 통해 배출, 피부에서 땀을 통해 증발, 눈물, 타액 및 유즙을 통해서 배출
– 반감기(half-life) : 약물이 대사되고 배설되는 데 걸리는 시간을 표현하는 표준 용어, 투여한 약물의 50%가 체내에서 배설되는 데 걸리는 시간, 일반적으로 약물의 투여 용량, 빈도 및 지속시간을 설명하는 데 도움
– 약물의 투여 용량은 신장과 간 기능에 따라 결정, 신장과 간 기능검사를 위한 혈액검사가 필요
5. 약물작용
1) 생물학적 등가성
– 일반 등가물 : 활성 성분이 동일한 의약품
– 가공이나 제형의 차이로 인해 일반의약품의 체내 작용은 상품명 약물의 작용과 약간 다를 수 있다.
– 처방전에 적힌 약품은 약사가 조제하는 특정 상표에 따라 달라질 수 있다. 일부 일반 등가물은 상품명 약물과 화학적으로 같거나 동일하며 러한 경우 생물학적 등가성이 있다.
2) 약물의 상호작용
– 한 약물이 다른 약물의 작용을 변화시키게 되는 경우
– 간에서의 대사, 즉 생체전환과정 동안 발생하며 사이토크롬 P-450 효소 경로에 기인, 많은 약물들이 다른 약물과 함께 투여될 때 그 작용이 변할 수 있다.
– 길항효과(antagonistic effect) : 한 약물이 다른 약물의 작용을 방해하는 경우,
(1) 음식, 알코올과 약물의 상호작용
– 음식, 알코올 및 경구 투여한 대부분의 약물은 신체에서 활용되기 전에 간에서 화학적 변화가 일어난다.
– 가능한 약물 상호작용에 대해 모든 대상자가 알아야 하는 정보는 다음과 같다.
- 흡연은 신진대사를 증가시켜 약물의 효과를 감소, 일부 약물에 다른 문제를 일으킬 수 있다.
- 카페인도 일부 약물의 작용에 영향을 줄 수 있다.
- 임신 중이거나 임신을 시도하는 대상자는 의료진의 조언 없이 약물을 복용해서는 안 된다.
- 약물과 관련된 문제가 있는 경우 즉시 의료진에게 연락해야 한다.
- 일부 약물은 자몽 주스, 지방이 많은 음식, 유제품 또는 기타 약물에 의해 체내 흡수가 억제된다.
(2) 약물 치료에 영향을 미치는 개인적 요인
– 모든 약물요법은 약물이 표적 조직에 분포하도록 적절한 수분 공급과 혈류를 필요로 하는데 혈류를 방해하는 문제는 약물 효과를 감소시킨다.
– 간이나 신장에 문제가 있는 경우 부작용 및 독성 영향의 위험이 증가
– 체격과 체지방률
– 인종이나 유전적 요인
– 의료진은 개인적 차이로 인한 예기치 않는 반응에 주의를 기울여야 함
6. 약물치료와 특이 인구집단
1) 아동 약물 치료 고려사항
(1) 개요
– 아동기 동안 약물 흡수, 분포, 대사 및 제거 과정이 계속 변화
– 전반적으로 신체 대사는 영아에서 가장 높으며 연령이 증가할수록 천천히 감소->약물 치료에 대한 반응을 변화
(2) 약물 흡수
– 신생아(생후 1개월 미만)의 경우, 위산이 없고, 장내 세균 또는 효소 기능이 없어 경구 약물이 위장관에서 잘 흡수되지 않으며, 약물이 위장관을 통과하는 속도가 느리다.
– 근육주사 흡수는 근육량과 근육의 혈류를 기반
(3) 약물 분포
수용성 약물의 분포의 경우 신생아, 영유아 및 어린 아동에서 총 체액량의 비율이 높기 때문에 더 빠르고 광범위하다.
어린이와 청소년의 경우 분포는 성인과 마찬가지로 체지방 대비 제지방의 비율에 영향
(4) 약물 대사
신생아와 영아의 경우 간에서의 약물 대사체계가 미성숙하여 전구약물 활성화 속도가 느리다.
활성 상태인 약물은 비활성화되는 데 더 오랜 시간이 걸리고 더 빨리 축적될 수 있다. 이러한 현상은 이 연령대에서 부작용, 독성 효과 및 과용량의 위험을 증가시킨다.
(5) 약물 배설
약물 대사와 마찬가지로 아동 장기의 성장과 성숙도는 약물 배설능력에 중요한 영향을 미치며, 이는 예상되는 약물 반응을 변화시킨다.
2) 노인 약물 치료 고려사항
– 노인의 경우 약물은 흡수, 대사 및 배설이 느리다.
– 약물 유해반응은 노인에게 흔하다 낙상, 저혈압, 섬망, 신부전 및 출혈 등.
– 간호사는 약물 유해반응을 인지하고 처방자에게 문제의 가능성을 알려주어야 한다.
– 많은 고령의 대상자가 여러 약물을 복용하기 때문에 다양한 약물 간의 상호작용 문제 발생 가능
(1) 약물 흡수
– 노화에 따른 약물 흡수 변화의 전반적인 중요성은 완전히 명확하지 않다. 흡수과정에서 약간의 지연이 있을 수 있다.
(2) 약물 분포
– 노화과정도 체내 약물 분포에 영향을 줄 수 있으며 약물의 화학적 구성과 관련이 있다.
– 총 체수분과 제지방량이 감소하여 수용성 약물의 이동이나 분포가 감소할 수 있다.
– 총 체지방량이 증가하여 지용성 약물이 더 오래 체내에 남아 독성문제와 안전문제 야기할 수 있다.
– 약의 용량을 줄이지 않으면 대상자의 혈청 농도가 높아져 효과나 독성이 증가할 수 있다.
(3) 약물 대사
– 간 질량과 간 혈류가 함께 감소->대사되는 약물의 양이 적어지므로 활성 형태의 약이 더 많이 혈액에 남아 있을 수 있다.
– 노화된 간에서는 신체에서 사용할 약물을 준비하기 위해 특정 화학적 및 분자적 변화가 일어나는 동안 대사 단계에 변화가 있을 수도 있다. 약물이 체내에 너무 오래 머물거나 제거되지 않을 수 있다.
(4) 약물 배설
– 신장 기능은 약물 유해반응을 유발하는 중요한 요소. 신장은 노화되면서 네프론의 수 감소, 혈류, 사구체 여과 및 세뇨관 분비 속도의 감소, 신장 손상과 같은 변화가 일어난다.
– 혈관의 동맥벽이 손상되고 심박출량이 감소하여 신장으로 흐르는 혈액의 양이 40~50% 감소한다.
– 크레아티닌 청소율은 신장이 얼마나 잘 기능하는지를 평가하는 척도이다. 나이가 들면서 점차 감소하며 그 결과 약물이 노인의 체내에 더 오래 남아 있게 되어 부작용 및 독성 효과의 위험이 증가한다.
(5) 대상자 교육 고려사항
– 많은 고령의 대상자들의 경우 처방약물을 복용하는 방법과 비처방약물을 동시에 복용하는 것의 위험성에 대한 특별 교육이 필요
3) 임신 및 수유 기간 중 약물 치료 고려사항
– 임신 중 약물은 두 사람에게 가기 때문에 약물이 성장하는 태아에 미치는 영향을 고려해야 한다.
– 약물이 태아에게 발생할 수 있는 잠재적인 위험에 대비하여 주의 깊게 평가하여야 한다.
– 임산부가 복용하는 약물, 복용량, 약물 복용 시 태아의 나이와 같은 요인은 기형 형성과 관련있다.
– 임산부는 가능한 한 많은 약물, 특히 기형 유발 가능성이 있는 약물(즉, 배아 또는 태아에 기형이나 손상을 일으킬 가능성이 있는 약물)을 피하는 것이 중요하다.
– 많은 약물이 모유로 들어갈 수 있다. Ex) nicotine, cocaine, heroin, marijuana 등